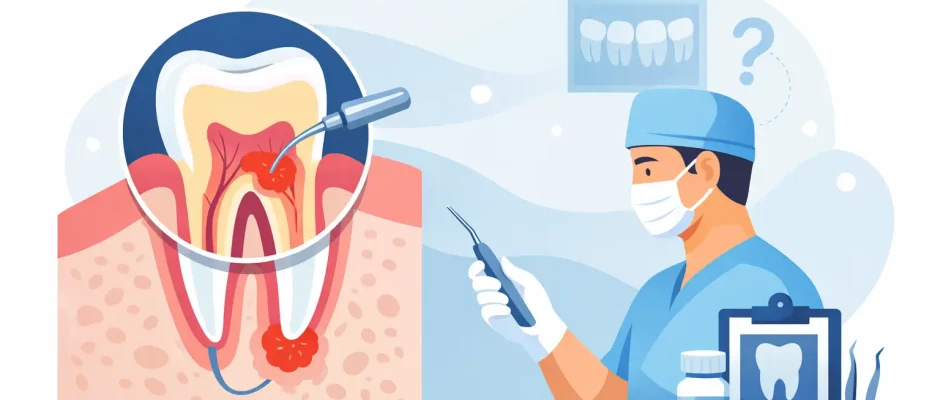
Лечение корневых каналов должно завершать историю инфекции. Когда боль, отек или стойкая тень на рентгене в области верхушки корня сохраняются, вопрос становится более точным: когда действительно нужна апикоэктомия и когда безопаснее удалить зуб?
Для многих пациентов это момент неопределенности. Зуб уже лечили, симптомы могут быть слабыми, периодическими или вовсе отсутствовать, но на снимке по-прежнему видно воспаление вокруг верхушки корня. В такой ситуации апикоэктомия — не «обычное дополнение», а микрохирургическая зубосохраняющая операция, которая применяется в отобранных случаях, когда сохранить собственный зуб реально, а проблема локализована у верхушки корня.
Что такое апикоэктомия
Апикоэктомию также называют резекцией верхушки корня или root-end surgery. Цель — удалить инфицированную/воспаленную ткань вокруг верхушки корня, резецировать небольшой участок корня и герметично закрыть его со стороны операции. В отличие от классического эндодонтического лечения, где доступ идет через коронку зуба, хирург подходит к очагу через десну и кость.
Это важно, потому что не каждое стойкое воспаление можно устранить только изнутри канала. У некоторых зубов сложная анатомия, добавочные каналы, кальцифицированные участки, фрагменты инструментов, штифты/коронки, затрудняющие перелечивание, либо технически корректное лечение в прошлом, но с сохраняющимся очагом у верхушки. В таких случаях микрохирургия дает более прямое решение.
Когда апикоэктомия действительно показана
Фраза «апикоэктомия, когда она действительно нужна» имеет смысл только при четких показаниях. Обычно операция рассматривается, когда зуб уже лечен эндодонтически, но воспаление у верхушки сохраняется, и есть реальный шанс сохранить зуб.
Типичный сценарий — хронический апикальный очаг на рентгене или КЛКТ после ранее проведенного лечения каналов. Иногда есть болезненность при накусывании, чувство давления или эпизодический отек, иногда симптомов нет вовсе и очаг находят случайно. Сам по себе очаг на снимке не всегда означает операцию, но если он не заживает в динамике, требуется дополнительное лечение.
Важное показание — когда ортоградное перелечивание вряд ли даст результат или потребует разборки качественной реставрации. Например, у зуба может быть хорошо функционирующая коронка, штифт или важная ортопедическая роль в прикусе. Демонтаж конструкции для повторного лечения каналов может ослабить зуб и повысить риски. В правильно отобранных случаях апикальная микрохирургия позволяет сохранить и зуб, и реставрацию.
Есть и анатомические причины: кистовидные изменения, сложная апикальная дельта, негерметичность верхушечной части, локальная перфорация у верхушки. Операция позволяет увидеть проблему напрямую и устранить ее прицельно.
Когда апикоэктомия — не лучший выбор
Не каждый зуб стоит сохранять хирургически — это важная часть ответственного планирования.
Если есть вертикальный перелом корня, выраженная подвижность, тяжелая пародонтальная потеря кости или значительное разрушение ниже уровня десны, апикоэктомия не устранит базовую проблему. То же касается случаев, когда остаточный объем твердых тканей слишком мал для долгосрочной функции. В таких ситуациях удаление и последующее восстановление иногда предсказуемее, чем многократные попытки «спасти» заведомо компрометированный зуб.
Значение имеет и локальная анатомия. В боковых отделах доступ сложнее из-за формы корней и близости важных структур. Верхние моляры могут находиться рядом с гайморовой пазухой, нижние — рядом с нижнечелюстным каналом. Это не всегда противопоказание, но меняет план и оценку рисков.
Как принимается решение
Правильное решение начинается с диагностики, а не с выбора процедуры. Ключевую роль часто играют клинический осмотр и 3D-диагностика. КЛКТ показывает размер и точное положение очага, качество ранее выполненного эндо-лечения, вовлечение кортикальной пластинки, морфологию корней и отношение к соседним анатомическим структурам.
На этом этапе главный вопрос не «можно ли что-то сделать», а «какой путь даст наиболее предсказуемый результат при минимальной биологической цене». Иногда первым шагом лучше перелечивание у эндодонтиста. Иногда операция более консервативна, потому что позволяет не разрушать качественную коронку/штифт. Иногда честный ответ — удаление дает лучший долгосрочный прогноз.
Именно здесь важен опыт микрохирургии. Решение должно не только убрать инфекцию сегодня, но и сохранить стабильную функцию зуба на годы.
Как проходит операция
Апикоэктомия обычно выполняется под местной анестезией. Для пациента это, как правило, контролируемая и точная процедура, значительно менее «травматичная», чем звучит слово «операция».
Хирург делает небольшой разрез на десне, получает доступ к верхушке корня через кость, удаляет воспаленную ткань, резецирует верхушечную часть корня, формирует ретроградную полость и герметично запечатывает ее биосовместимым материалом. Затем зона промывается и ушивается.
Современная апикальная хирургия сильно отличается от старых травматичных подходов. Увеличение, микроинструменты и щадящий дизайн лоскута уменьшают травму и повышают точность. В отдельных случаях для заживления мягких и твердых тканей может применяться регенеративная поддержка, например PRF. Протокол выбирается по размеру дефекта, типу зуба и локальной биологии.
Восстановление после апикоэктомии
Многие пациенты ожидают выраженную боль и часто удивляются, что восстановление обычно переносится легче, чем они думали. В первые дни возможны умеренная болезненность, небольшой отек и чувствительность в зоне операции. Степень симптомов зависит от зуба, размера очага и сложности доступа.
Ключ к спокойному восстановлению — не «терпеть», а точно выполнять рекомендации: аккуратная гигиена, корректный прием назначенных препаратов и контрольные осмотры.
Мягкие ткани заживают относительно быстро. Костное восстановление занимает больше времени и оценивается в динамике по снимкам. Поэтому успех апикоэктомии оценивают не «на следующий день», а по исчезновению симптомов, стабильному клиническому течению и рентгенологической динамике в течение месяцев.
Успешность и реальные компромиссы
При правильном отборе случаев и современной микрохирургической технике апикоэктомия имеет высокий процент успеха. Но успех не гарантирован автоматически — и это важно объяснять честно.
Зуб может выглядеть пригодным к сохранению, но иметь скрытые факторы риска: невыявленные анатомические нюансы, микротрещины корня, ограничения заживления из-за курения, системных заболеваний или состояния пародонта. Даже технически идеальная операция не всегда может преодолеть биологические ограничения.
С другой стороны, удаление — не «нейтральная» альтернатива. Оно часто означает ремоделирование кости, дополнительные этапы восстановления, более длительные сроки лечения и иногда более сложную реконструкцию позже. Поэтому сохранение собственного зуба стоит серьезно рассматривать, когда прогноз благоприятный.
Простой принцип: сохранять зуб имеет смысл только тогда, когда ожидается долговечный результат. Лучший план — не самый «агрессивный» и не самый «технологичный», а тот, который соответствует реальному состоянию зуба.
Почему важно точное хирургическое планирование
В сложной стоматологической хирургии точность — это не «бонус», а фактор безопасности и предсказуемости. Это относится к имплантации, костной пластике и микрохирургическим зубосохраняющим операциям.
Когда апикоэктомия спланирована правильно, хирург не просто «убирает воспаление». План строится с учетом анатомии корня, толщины кости, качества предыдущего лечения, состояния мягких тканей и восстановительной ценности зуба. Такой подход снижает травму и сохраняет больше опций на будущее.
Для пациентов в Израиле, особенно если предыдущее лечение оказалось неэффективным или диагноз неочевиден, консультация с КЛКТ и структурированным планом часто полностью меняет понимание ситуации. В Implantolog.co.il подход основан на ясной диагностике, микрохирургической технике и главном практическом вопросе: можно ли сохранить этот зуб безопасно и предсказуемо?
Какой вопрос задать перед согласием на операцию
Перед апикоэктомией задайте прямой вопрос: почему именно этот зуб является хорошим кандидатом для сохранения?
Хороший ответ должен включать причину сохранения очага, почему повторное лечение каналов подходит или не подходит, каков долгосрочный прогноз и какие есть альтернативы, если операция не даст результата. Когда это объяснено понятно, путь лечения становится намного менее тревожным.
Цель — не делать операцию «при любом неуспешном эндо-лечении». Цель — сохранить правильный зуб по правильным причинам и с планом, который остается предсказуемым после заживления. Уверенность дает не название процедуры, а качество диагностики, стоящей за этим решением.
Comments (0)