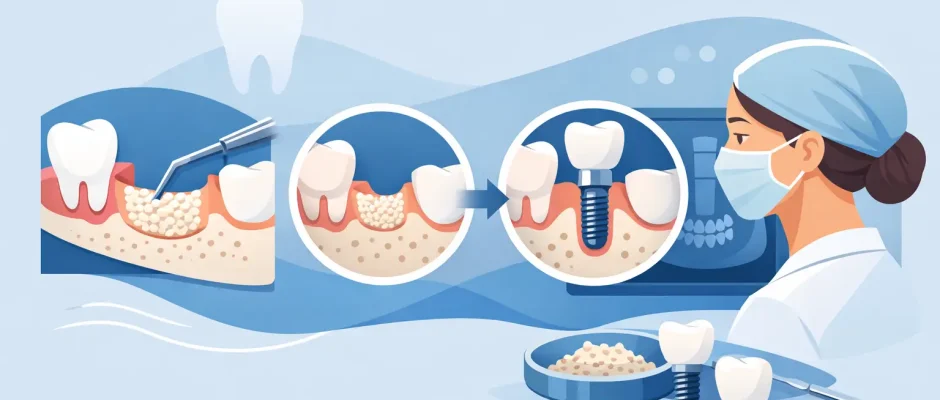
Когда пациент слышит, что установка имплантата возможна, но только после реконструкции кости, почти всегда возникает практический вопрос: сколько операций, сколько времени они займут и можно ли доверять результату? Именно в этом на самом деле и заключается запрос «восстановление кости перед имплантацией: этапы лечения» – не просто объем кости, а предсказуемость.
В имплантологии потеря костной массы является обычным явлением. Это может произойти после отсутствия зуба в течение многих лет, после инфекции, после травмы или просто потому, что верхняя челюсть рядом с пазухой не имеет достаточной высоты для стабильной установки имплантата. Хорошая новость заключается в том, что отсутствие костей не означает автоматически отсутствие возможностей. Важным моментом является выбор правильной последовательности лечения, поскольку этапы не одинаковы для каждого пациента.
Костная пластика перед имплантацией: этапы лечения
Первый этап не является хирургическим. Это диагноз. Правильный план лечения начинается с клинического обследования и КЛКТ, а не с предположений, основанных на обычном рентгеновском снимке зубов. Трехмерная визуализация показывает истинную ширину и высоту кости, положение пазухи или нерва, качество ткани, а также возможность установки имплантата сразу или только после увеличения.
На этом этапе также определяется причина неисправности. Небольшая потеря после недавнего удаления сильно отличается от тяжелой долгосрочной атрофии. Лунка с активной инфекцией отличается от зажившего гребня. У некоторых пациентов недостающий объем располагается горизонтально – гребень слишком тонкий. В других проблема вертикальная — не хватает высоты. Иногда присутствуют оба. Это различие имеет значение, поскольку оно меняет технику, время заживления и уровень хирургической сложности.
Этап 1: планирование и оценка рисков
Тщательный план включает в себя нечто большее, чем просто измерение кости. Хирург оценивает толщину десен, прикус, статус курения, общее состояние здоровья, принимаемые лекарства и гигиену полости рта. Диабет, заболевания пародонта и чрезмерное курение не всегда исключают трансплантацию, но могут повлиять на заживление и повысить риск осложнений.
На этом этапе пациент должен получить четкий ответ на три вопроса: действительно ли необходима трансплантация, какой материал и метод наиболее подходят и будет ли имплантат установлен во время той же операции или позже. Эта ясность уменьшает беспокойство, поскольку превращает расплывчатую концепцию в реалистичный медицинский план.
Этап 2: подготовка сайта
Если разрушенный зуб все еще присутствует, следующим шагом может быть его удаление. Иногда удаление, сохранение кости и последующая установка имплантата являются наиболее безопасным путем. В других случаях за удалением следует немедленная установка имплантата с одновременной трансплантацией. Разница зависит от инфекции, состояния мягких тканей, первичной стабильности и анатомии.
Подготовка места может также включать лечение воспаления, профессиональную чистку или стабилизацию состояния десен перед операцией. Это не формальность. Костная пластика в нездоровой среде менее предсказуема, чем трансплантация в контролируемом, чистом операционном поле.
Какой этап прививки наступит следующим, зависит от дефекта
Не существует единой процедуры под названием «восстановление кости». В рамках одной и той же общей идеи восстановления кости перед имплантацией можно использовать несколько протоколов.
Для узкого гребня, направленная регенерация кости часто выбирают. При этом подходе недостающий контур восстанавливается с использованием трансплантационного материала и мембраны, которая защищает эту область во время формирования новой кости. В отдельных случаях может потребоваться дополнительная фиксация штифтами или винтами для обеспечения устойчивости пространства.
В верхней задней челюсти ограничивающим фактором часто является гайморовая пазуха. Если высота кости ниже пазухи недостаточна, синус-лифтинг может понадобиться. Иногда вместе с установкой имплантата можно выполнить небольшой внутренний синус-лифтинг. Более обширная аугментация латерального синуса обычно требует отдельного хирургического этапа, особенно когда остаточная кость минимальна.
При более крупных дефектах можно использовать аутогенную кость, аллотрансплантат, ксенотрансплантат или их комбинацию. У каждого варианта есть компромиссы. Аутогенная кость обладает сильной биологической активностью, но требует донорского участка. Медленно рассасывающиеся материалы могут помочь сохранить объем, но заживление может занять больше времени. Лучшим выбором будет тот, который соответствует размеру дефекта, срокам и плану восстановления.
Этап 3: операция по увеличению кости
Хирургический этап обычно проводится под местной анестезией, и во многих случаях восстановление оказывается более управляемым, чем ожидают пациенты. Сама процедура технически чувствительна. Бережное обращение с тканями, закрытие без натяжения, сохранение кровоснабжения и стабильная фиксация трансплантата — вот что отличает рутинную трансплантацию от предсказуемой трансплантации.
Именно здесь современные добавки могут улучшить условия заживления. PRF, например, может использоваться для поддержки заживления мягких тканей и улучшения хирургической биологии. Цифровое планирование и, при необходимости, хирургические шаблоны помогают согласовать стратегию трансплантации с будущим положением имплантата, а не просто добавлять кость общим способом.
Этот момент имеет значение. Кость не следует восстанавливать только для того, чтобы снимок выглядел лучше. Его следует восстановить там, где имплантат и будущая коронка действительно нуждаются в поддержке.
Этап 4: заживление и защита трансплантата
После операции трансплантату необходимо время и стабильность. В зависимости от техники и объема аугментации заживление может занять от нескольких месяцев до значительно дольше. Небольшие контурные коррекции могут созреть быстрее, чем вертикальная реконструкция или большие трансплантаты носовых пазух.
Это этап, на котором поведение пациента влияет на результат. Курение, давление со стороны съемного протеза, плохая гигиена полости рта и пропуск последующих визитов могут поставить под угрозу заживление. На ранних стадиях часто наблюдаются отек и легкий дискомфорт, но постоянная боль, необычные выделения или открытие раны требуют немедленного обследования.
Последующие встречи не являются административными дополнениями. Они позволяют хирургу проверить закрытие мягких тканей, выявить ранние осложнения и решить, идет ли заживление по графику. В хорошо организованном хирургическом протоколе последующий уход является частью лечения, а не второстепенным вопросом.
Когда можно устанавливать имплантат?
Обычно это самый важный вопрос о сроках восстановления кости перед этапом имплантационного лечения. Ответ: это зависит от первичной стабильности и типа дефекта.
Если имеется достаточно нативной кости для стабилизации имплантата, трансплантацию и установку имплантата можно провести в один и тот же прием. Это может сократить время лечения и уменьшить количество операций. Но это целесообразно только в том случае, если стабильность надежна и дефект вокруг имплантата можно предсказуемо устранить.
Если нативной кости недостаточно, более безопасным путем является поэтапное лечение. Сначала трансплантат приживается, затем имплантат помещается в более подходящую основу. Этот подход занимает больше времени, но при тяжелой атрофии часто является более контролируемым и долговечным вариантом.
Этап 5: повторная оценка после заживления
Перед установкой имплантата место установки подвергается повторной клинической и рентгенологической оценке. Хирург подтверждает, прижился ли трансплантат, адекватны ли контур и плотность, а также обеспечивают ли мягкие ткани стабильный долгосрочный результат.
Иногда план остается именно таким, как ожидалось. Иногда требуется корректировка. Место установки может потребовать незначительного дополнительного контурирования, другого диаметра имплантата или пересмотренного протокола синхронизации. Это не неудача. Это ответственное принятие хирургических решений.
Этап 6: этап установки имплантата и реставрации.
Как только увеличенная область готова, установка имплантата становится более предсказуемой, поскольку она выполняется на реконструированном запланированном фундаменте. В зависимости от стабильности и эстетических требований этап восстановления может начаться после следующего периода заживления.
Пациент часто думает, что этап трансплантации отделен от этапа имплантации, но они тесно связаны. Качество реконструкции кости влияет на положение имплантата, стабильность имплантата, архитектуру десны и долгосрочное обслуживание. Хорошая трансплантация – это не косметическая подготовка к «настоящему» лечению. Это часть настоящего лечения.
Чего реально ожидать пациентам
Костная пластика перед имплантацией очень эффективна, но это не волшебство и не в каждой клинике одинаково. Предсказуемость зависит от диагноза, хирургической техники, управления тканями, соблюдения пациентом режима лечения и планирования протезирования.
Самый короткий план не всегда лучший план. Немедленное лечение привлекательно и в правильном случае превосходно. Но когда анатомия неблагоприятна, спешка может привести к компромиссу в положении имплантата или долгосрочной эстетике, которого можно избежать. С другой стороны, автоматическая отсрочка всего процесса также не идеальна, если одновременное лечение можно провести безопасно.
Вот почему индивидуальный протокол имеет большее значение, чем общий график. В практике, ориентированной на хирургическую имплантацию зубов, такой как Implantolog.co.il, пациенты получают выгоду от плана, построенного на анатомии и результате, а не на универсальной последовательности.
В случае хорошо выполненной трансплантации на сканировании у пациента должно оставаться более чем достаточно кости. Это должно создать условия для того, чтобы имплантат был стабильным, поддающимся чистке, правильно установленным и комфортным на долгие годы. Это стандарт, к которому стоит стремиться, даже если для его достижения потребуется дополнительный этап.
Comments (0)