Если вы рассматриваете восстановление зуба, запрос процедура имплантации зубов по этапам обычно означает одно: вы хотите точно понять, что будет происходить, в каком порядке и что считается нормальным на каждом этапе. Это правильный вопрос перед любым хирургическим лечением. Понятная последовательность снижает тревогу, помогает подготовиться и позволяет оценить, насколько план продуман и предсказуем.
Имплант — это не просто винт, установленный в кость. Это лечебный процесс, который начинается с диагностики, проходит через хирургический этап и заживление и заканчивается только тогда, когда имплант комфортно функционирует и естественно выглядит в улыбке. В простых случаях лечение может идти быстро. В сложных, особенно при дефиците кости, инфекции или необходимости сначала удалить зуб, сроки меняются. Это не значит, что случай неподходящий. Это значит, что протокол должен соответствовать биологии.
Процедура имплантации зубов по этапам: реальная последовательность
1. Консультация, осмотр и снимки
Первый этап — не операция. Первый этап — диагностика. Правильная консультация по имплантации включает клинический осмотр, анализ медицинского анамнеза и визуализацию, чаще всего КЛКТ, если для планирования нужна трёхмерная оценка. Это позволяет хирургу измерить ширину и высоту кости, оценить положение пазухи или нерва и выявить скрытые проблемы: переломы корней, кисты или хроническую инфекцию.
На этом этапе также решается, готов ли участок к немедленной установке импланта или сначала нужна подготовка. Иногда зуб можно удалить и поставить имплант за один приём. Иногда безопаснее разделить лечение на этапы. Разница зависит от качества кости, воспаления, состояния мягких тканей, жевательных нагрузок и эстетических требований.
Тщательный план также включает конечный ортопедический результат. Операцию по установке импланта нельзя отделять от будущей коронки, моста или полной реставрации челюсти. Позиция имеет такое же значение, как и приживление. Поэтому цифровое планирование и, в отдельных случаях, хирургические шаблоны могут повысить точность.
2. План лечения и подготовка случая
Когда диагностика завершена, хирург выстраивает последовательность. Для одного пациента это может быть простое удаление и немедленная имплантация. Для другого — лечение пародонта, временная реставрация, костная пластика, синус-лифтинг или этапное заживление.
Именно здесь детали становятся практическими. Вы обсуждаете анестезию, ожидаемое восстановление, варианты временного зуба, лекарства и ограничения после операции. Хороший план конкретен. Он должен объяснять, что входит в лечение, сколько визитов вероятно понадобится и какие факторы могут изменить сроки.
Если есть выраженный дефицит кости, костная пластика может быть рекомендована до установки импланта или одновременно с ней. Если в заднем отделе верхней челюсти мало вертикальной кости из-за расширения пазухи, может понадобиться синус-лифтинг. Это не осложнения. Это часть правильной подготовки в анатомически ограниченных случаях.
3. Удаление зуба, если оно нужно
Не у каждого пациента перед имплантацией ещё есть проблемный зуб, но у многих он сохраняется. Когда повреждённый зуб нельзя спасти, следующим этапом становится удаление. Техника имеет значение. Атравматичное удаление помогает сохранить окружающую кость и мягкие ткани, что напрямую влияет на будущий результат имплантации.
После удаления хирург оценивает, подходит ли ситуация для немедленной установки импланта. Решение зависит от первичной стабильности, отсутствия неконтролируемой инфекции, сохранности стенок лунки и возможности правильно позиционировать имплант. Немедленная установка эффективна по времени, но она не автоматически является лучшим вариантом в каждом случае.
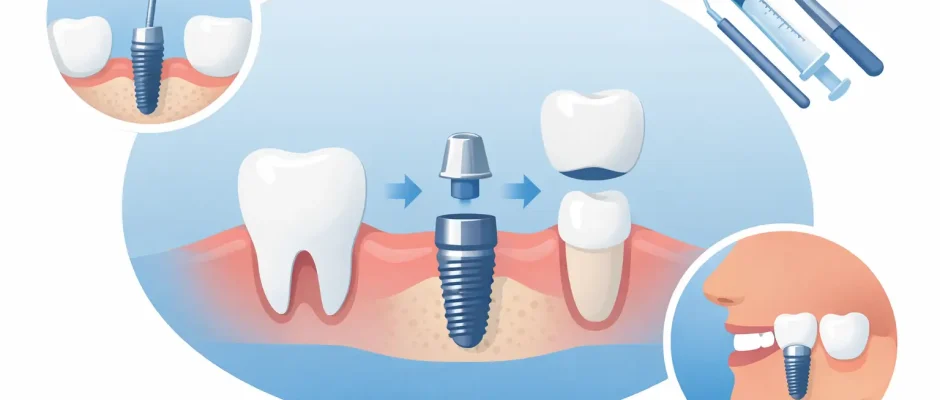
4. Операция установки импланта
Именно этот этап большинство пациентов представляет первым, но к этому моменту значительная часть важной работы уже выполнена. Под местной анестезией, а иногда с дополнительной седацией по показаниям, участок имплантации подготавливается контролируемой последовательностью сверления. Затем имплант устанавливается в кость на запланированную глубину и под нужным углом.
При навигационной хирургии хирургический шаблон помогает точно перенести цифровой план в полость рта. При обычной операции действуют те же принципы, но хирург опирается непосредственно на анатомию, измерения и клинический опыт. Ни один подход не является «коротким путём». Цель — точная, стабильная и биологически обоснованная установка.
Если между имплантом и стенкой лунки остаётся пространство, может быть добавлен костнопластический материал. В отдельных случаях PRF используют для поддержки заживления мягких тканей и операционной зоны. Затем десна либо закрывается над имплантом, либо формируется вокруг формирователя десны, в зависимости от протокола.
Сама процедура обычно короче и комфортнее, чем ожидают пациенты. Установка одного импланта часто занимает меньше времени, чем удаление сложного зуба мудрости.
Что происходит после операции
5. Раннее заживление в первые дни
Небольшой отёк, болезненность и умеренное подкравливание нормальны в первые 24–72 часа. Боль обычно контролируется стандартными препаратами, которые назначает или рекомендует хирург. Интенсивность разная. Простой имплант в плотной кости может давать совсем небольшой дискомфорт. Случай с удалением, пластикой или несколькими имплантами может ощущаться сложнее.
Пациенты часто беспокоятся, что давление или лёгкая пульсация означают проблему. Обычно это не так. Важнее динамика. Симптомы должны постепенно уменьшаться, а не усиливаться. Здесь очень помогают чёткие послеоперационные инструкции: холод, мягкая пища, гигиена вокруг зоны операции и отказ от лишней механической травмы.
6. Остеоинтеграция
Следующий этап в основном невидим, но он является основой имплантологического лечения. Остеоинтеграция — это процесс, при котором кость заживает вокруг поверхности импланта и биологически стабилизирует его. Обычно этот период занимает несколько месяцев, хотя точные сроки зависят от качества кости, стабильности импланта в момент установки, наличия костной пластики и общих факторов здоровья, например курения или контроля диабета.
Здесь важна терпеливость. Пациенты часто чувствуют себя нормально гораздо раньше, чем имплант готов нести полноценную нагрузку. Имплант, который выглядит стабильным, не всегда уже полностью зажил. Спешка на ортопедическом этапе может ухудшить долгосрочный результат.
7. Открытие импланта или установка формирователя десны
Если во время первой операции имплант был закрыт десной, после интеграции может понадобиться небольшой второй этап. Он позволяет хирургу установить формирователь десны, который подготавливает мягкие ткани к финальной реставрации. В других случаях формирователь ставится сразу во время первичной операции, и отдельное открытие не требуется.
Обычно этот этап простой и короткий. Он больше связан с управлением мягкими тканями, чем с большой хирургией.
8. Слепок или цифровое сканирование для коронки
Когда имплант готов, начинается ортопедический этап. Слепок или цифровой скан фиксирует позицию импланта и контуры окружающей десны. Затем лаборатория изготавливает финальную коронку, мост или полную ортопедическую конструкцию.
Этот этап влияет и на функцию, и на эстетику. Финальный зуб должен легко очищаться, стабильно выдерживать жевательную нагрузку и гармонировать с соседними зубами. В переднем отделе даже небольшие решения по глубине импланта, поддержке десны и профилю прорезывания могут заметно изменить внешний вид.
9. Фиксация финальной реставрации
Готовая реставрация соединяется с имплантом винтовой или цементной фиксацией, в зависимости от случая. Прикус тщательно проверяется. Контакты с соседними зубами корректируются. Затем вам показывают, как очищать область вокруг импланта.
С точки зрения пациента именно в этот момент лечение кажется завершённым. Клинически же с него начинается поддерживающий этап. Даже идеально прижившийся имплант может столкнуться с проблемами, если гигиена слабая, есть перегрузка прикуса или пациент пропускает контрольные визиты.
Когда сроки лечения становятся длиннее
Пошаговое объяснение должно включать и ситуации, где лечение нельзя сжать по времени. При выраженной потере кости, активной инфекции или высоких эстетических требованиях в зоне передних зубов этапный протокол может быть безопаснее немедленного. Костная пластика может потребовать заживления до установки импланта. Пластика мягких тканей может понадобиться для улучшения толщины десны. Полные реабилитации, такие как All-on-4, идут по другой последовательности и могут объединять удаления, установку имплантов и временные фиксированные зубы в тщательно спланированном протоколе.
Ничто из этого не означает, что случай «не получается». Это просто значит, что хирург выбирает предсказуемость вместо скорости.
Риски, ограничения и что влияет на успех
У имплантов высокие показатели успеха, но они не являются механической гарантией. Курение, неконтролируемый диабет, нелеченый пародонтит, плохая гигиена, бруксизм и недостаток кости могут повышать риск. Хирургический навык и планирование важны, но факторы пациента тоже имеют значение.
Есть и анатомические ограничения. На верхней челюсти пазуха может уменьшать доступный объём кости. На нижней челюсти нижний альвеолярный нерв задаёт границу безопасности. Поэтому предоперационная визуализация и точное планирование — не дополнительные опции, а часть современной имплантологии.
Для тревожных пациентов важно подчеркнуть ещё один момент: дискомфорт и риск — не одно и то же. Хорошо выполненная процедура может сопровождаться временным отёком и при этом идти нормально. С другой стороны, процедура, которая кажется лёгкой в первый день, всё равно требует дисциплинированного заживления и контрольных визитов.
Если вы выбираете хирурга, ищите план, который понятен, медицински обоснован и адаптирован к вашей анатомии, а не продаётся как одинаковый пакет для всех. В имплантационной хирургии уверенность должна исходить из хорошей диагностики, аккуратной техники и последовательности лечения, которая подходит именно вашему случаю. Именно это превращает процедуру в предсказуемый результат.
Comments (0)